L'arthrose de l'articulation du genou est une maladie dégénérative-dystrophique chronique caractérisée par une dégradation et une perte progressives des tissus du cartilage articulaire du genou. Sur la base d'une pathologie qui détruit l'articulation, des douleurs à la jambe et une limitation de la mobilité se développent. Dans la terminologie médicale, cette pathogenèse est souvent appelée gonarthrose - un terme concret qui indique directement la localisation de l'arthrose au genou (arthrose). Selon les dernières données des chercheurs, dans notre pays, 100 à 120 personnes sont atteintes de gonarthrose pour 10 000 personnes. Les experts prédisent que d'ici 2020, le nombre de cas doublera.
La prévalence de la gonarthrose est légèrement plus élevée chez les femmes que chez les hommes. Dans le même temps, lors de la première visite, le groupe de patients masculins est dominé par les jeunes - jusqu'à 45 ans, dans le groupe féminin, les patients âgés de 55 ans et plus prédominent. À l'âge de 65 ans et plus, quel que soit le sexe, des signes radiologiques de pathologie plus ou moins graves sont diagnostiqués chez 80 % des personnes. L'étiologie de la pathogenèse est basée sur de nombreux facteurs acquis et congénitaux, où l'une des principales places est occupée par la traumatisation chronique des extrémités articulaires de l'appareil du genou due à un régime d'exercice inapproprié. Ce n'est pas la seule raison, tous les facteurs provocateurs seront indiqués au cours de l'article.
L'arthrose de l'articulation du genou entraîne une perte permanente de fonction d'un segment biologique important du membre. Une personne commence à éprouver des difficultés à marcher, souffrant de douleur, souvent le patient devient dépendant d'appareils de soutien spéciaux et d'une aide extérieure.
Plus tôt le processus pathologique est identifié, plus on peut espérer l'effet des soins conservateurs. Mais tout n'est pas si simple. On a remarqué qu'environ 40% des patients se tournent vers les médecins trop tard, lorsque la dégénérescence a déjà complètement détruit l'articulation du genou et que des complications se sont ensuivies. Malheureusement, les méthodes conservatrices ne fonctionnent pas sur les formes avancées et les stades avancés de la maladie ; seule une intervention chirurgicale peut aider ici.
Les causes de l'arthrose du genou
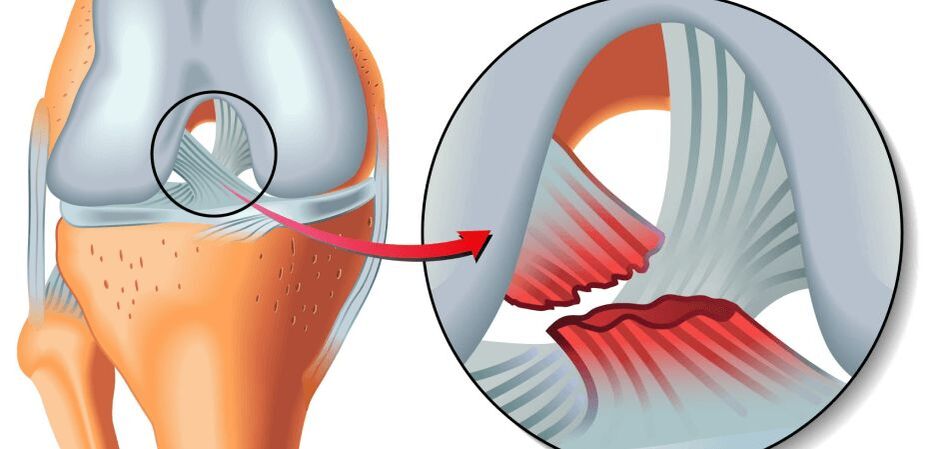
La raison fondamentale du mécanisme d'apparition de la pathologie est une violation du métabolisme des structures cartilagineuses avec un changement de l'équilibre catabolisme-anabolisme, c'est-à-dire lorsque les processus de destruction des cellules cartilagineuses prévalent sur la récupération. Initialement, le cartilage hyalin recouvrant les surfaces articulaires de l'articulation et la plaque sous-chondrale, située sous le cartilage articulaire, subissent des modifications irréversibles.
La physiopathologie de l'arthrose du genou est assez variée. Les spécialistes ont identifié les principaux facteurs communs provocateurs de la maladie, considérez-les.
Niveau d'activité physique insuffisamment élevé et stress sur le bas du corps dans la vie quotidienne :
- sports professionnels, danse;
- marche excessivement longue pendant un quart de travail;
- haltérophilie fréquente;
- longtemps accroupi ou avec les genoux repliés sous lui, debout / se déplaçant sur ses genoux ;
- une charge importante au niveau des ménages (travail disproportionné à la maison, à la campagne, etc. ).
Blessure au genou antérieure :
- ecchymoses locales, par exemple tomber sur le genou, le frapper avec quelque chose;
- luxations locales et entorses musculaires;
- dommages à l'appareil ligamentaire (ruptures, entorses);
- lésions méniscales avec déplacements, ruptures, semi-ruptures ;
- fracture de la rotule ou des condyles, du péroné, du fémur ou du tibia.
Anomalies congénitales de la structure du système musculo-squelettique (dysplasie) :
- sous-développement / déformation du bas de la jambe;
- faiblesse/raccourcissement des muscles de la cuisse ;
- luxation congénitale de la rotule;
- hypermobilité articulaire;
- position congénitale en valgus ou varus des genoux.
Pathologies concomitantes dans l'histoire, par exemple :
- goutte;
- rhumatisme;
- Diabète;
- lupus érythémateux;
- thyroïdite;
- maladies allergiques graves;
- varices locales, etc.
En surpoids:
- avec un IMC de 25, 1-27 kg/m2 (risque moyen) ;
- avec un IMC de 27, 1 à 30 (degré élevé);
- avec un IMC supérieur à 30 kg/m2 (prédisposition critique élevée à la gonarthrose).
Chirurgie antérieure du genou non liée à l'arthrose, telle que :
- méniscectomie;
- ligament plastique;
- pose de fixateurs, plaques pour fractures, etc.
Faible activité physique: avec un manque d'activité motrice dans les membres, l'apport sanguin diminue, les processus métaboliques sont inhibés, les muscles et les ligaments perdent de leur force, ce qui crée des conditions favorables à l'apparition de dégénérescences du genou et d'autres articulations des jambes.
Postménopause: Avec le début de la ménopause chez les femmes, la production d'œstrogènes est considérablement réduite et ces hormones en quantité réduite ne sont pas en mesure d'avoir le même effet protecteur sur les articulations au même niveau approprié qu'auparavant.
N'importe lequel de cette liste de facteurs (ou une combinaison de 2 ou plus) peut être le début d'un trouble métabolique local dans les articulations du genou et, par conséquent, le développement de l'arthrose. Sur les surfaces articulaires frottantes, enveloppées de cartilage hyalin, apparaissent des fissures, des fibrillations, des ulcérations. Le cartilage devient mince, inélastique, rugueux, bosselé. À cet égard, les propriétés d'amortissement et de glissement de l'articulation sont réduites, les mouvements entre les surfaces articulaires sont entravés en raison de la mort du tissu cartilagineux et d'une diminution de l'espace articulaire pour la même raison.
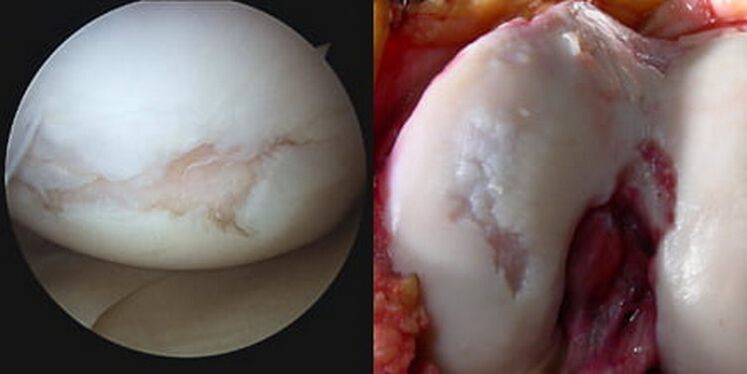
Le frottement intra-articulaire pathologiquement accru, ainsi que les biochangements progressifs, conduisent finalement au fait que la zone cartilagineuse disparaît complètement (effacée), la plaque sous-chondrale est partiellement ou complètement détruite et les extrémités osseuses jointes sont exposées. Les condyles exposés du fémur frottent contre le tibia exposé dans l'épiphyse supérieure et / ou la rotule, un déplacement pathologique des surfaces de contact se produit, l'articulation se déforme de plus en plus.
En raison du fait que la maladie entraîne des déformations de la structure articulaire, dans la terminologie médicale, on peut souvent trouver une telle formulation du diagnostic comme « arthrose déformante de l'articulation du genou ». Les déformations prononcées sont les plus caractéristiques des derniers stades de développement. Par conséquent, le mot "déformant" est plus souvent utilisé par les médecins en relation avec l'arthrose des derniers stades.
Symptômes : manifestations précoces et tardives
La principale plainte dans l'arthrose du genou est la douleur. Au début de la maladie, la douleur est généralement de nature mécanique, c'est-à-dire qu'elle se manifeste et augmente au moment ou après une activité physique prolongée, en restant longtemps debout au même endroit ou en descendant des escaliers, à la fin de la journée de travail. L'un des premiers symptômes comprend également une raideur matinale dans le genou problématique, qui dure généralement 30 à 40 minutes jusqu'à ce que la personne se disperse.

Une douleur de longue durée et souvent manifestée parfois (plus souvent dans les stades initiaux et intermédiaires) provoque une synovite secondaire, c'est pourquoi elle est ressentie au repos. Une accumulation excessive de liquide synovial, en réaction à la douleur et à l'inflammation, entraîne également des problèmes de flexion/extension du genou ou exacerbe un dysfonctionnement de flexion-extension existant. Au stade prolongé, des variantes de la douleur initiale sont possibles, ce qui signifie l'apparition d'un syndrome douloureux au début de la marche, qui diminue au cours du mouvement en 15 à 30 minutes. Des phénomènes douloureux peuvent réapparaître avec une augmentation continue de la charge sur le genou problématique.
Les cas avancés s'accompagnent souvent de la survenue d'un syndrome de brouillage articulaire. Le brouillage se caractérise par une douleur aiguë soudaine d'un personnage de tir et un blocage des mouvements dans la région du genou. Le blocus est éliminé avec un tour particulier de la jambe, mais une personne ne parvient pas toujours à débloquer le genou de manière indépendante.
Pour une clarté complète du tableau clinique, nous vous présentons tous les symptômes typiques de l'arthrose du genou :
- syndrome douloureux local, en particulier exprimé en mouvement;
- sensation d'oppression, raideur au genou;
- crépitement articulaire pendant le mouvement sous forme de hochet, craquement, clics;
- flexion douloureuse et/ou difficile, redressement de la jambe, rotation ;
- faiblesse du muscle quadriceps fémoral (les muscles fémoraux subissent une atrophie sévère avec une gonarthrose avancée);
- sensation de flambement de la jambe douloureuse;
- gonflement et réchauffement de la peau au-dessus de l'articulation;
- changement du stéréotype de la démarche (dans l'avant-dernière, dernière étape, la boiterie progresse);
- courbure valgus ou varus du membre inférieur malade (se développe dans les stades ultérieurs).
Plus la durée de la maladie est longue, plus elle est brillante, plus souvent, plus l'articulation du genou fait mal longtemps. De plus, il peut déranger non seulement pendant l'effort, mais aussi dans un état immobilisé, y compris pendant une nuit de sommeil. De plus, l'augmentation des changements dégénératifs réduira progressivement l'éventail des mouvements actifs et passifs, le ramenant ainsi au minimum.
Bon à savoir! Dans l'arthrose primaire du genou, les risques de développer un type de lésion similaire sur le même membre, mais dans la région de la hanche, sont de 15 % à 18 %. Et la probabilité de développer une coxarthrose du côté opposé du genou problématique est de 30 %. Les articulations du genou et de la hanche sont très étroitement interconnectées sur le plan fonctionnel - un problème au genou peut éventuellement avoir un effet néfaste sur l'articulation de la hanche et vice versa. Par conséquent, ne vous soignez pas, cette maladie nécessite une approche professionnelle, individuelle pour chaque cas individuel.
Diagnostic: méthodes d'examen
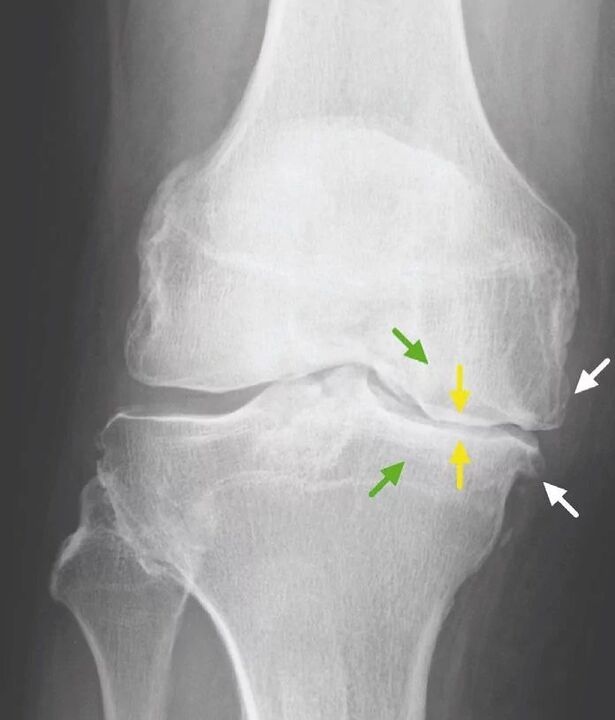
Pour l'arthrose de l'articulation du genou, ainsi que d'autres articulations, il n'y a pas de signes de laboratoire pathognomiques. Chez la plupart des patients, les analyses de sang et d'urine donnent des résultats normaux. Par conséquent, les méthodes de recherche en laboratoire n'ont pas de valeur clinique. La méthode généralement acceptée pour détecter la gonarthrose est actuellement la radiographie des articulations du genou. Les radiographies sont obligatoirement initialement réalisées sur deux articulations afin de comparer la comparaison anatomique et physiologique de deux articulations osseuses similaires. Il existe 3 principaux signes radiographiques par lesquels on peut affirmer que ce diagnostic est présent, ce sont :
- ostéophytes à la périphérie des surfaces articulaires ;
- rétrécissement de l'espace articulaire (normalement, sa largeur est de 6 à 8 mm, les paramètres dépendent de nombreux facteurs, notamment la taille, l'âge, le sexe, etc. );
- ostéosclérose sous-chondrale.
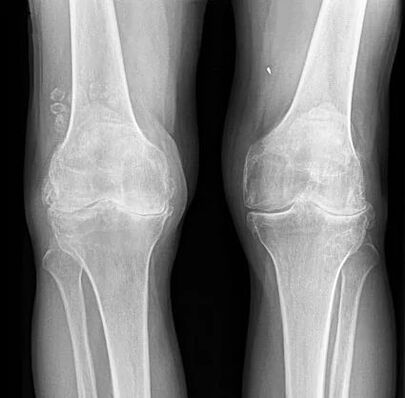
Absence bilatérale d'espaces articulaires.
Cependant, ces signes dans la toute première période de développement de l'arthrose sur les radiographies peuvent encore être absents. Si le médecin ne voit pas d'écarts selon la radiographie, alors que le patient se plaint de douleurs périodiques ou, par exemple, d'un gonflement récurrent pour des raisons inconnues, il est important de procéder à un examen supplémentaire. Il est également conseillé d'inclure un examen complémentaire dans le processus de diagnostic et avec un diagnostic établi radiologiquement afin d'obtenir des informations détaillées sur l'état des structures du genou, en particulier les tissus mous et le liquide intra-articulaire.
L'imagerie par résonance magnétique (IRM) et l'arthroscopie sont reconnues comme les meilleures méthodes auxiliaires pour l'arthrose à tous les stades, ainsi que pour différencier cette pathologie des autres. Quant à la tomodensitométrie : elle est inférieure aux capacités de ces deux procédures, car elle ne visualise pas clairement les tissus mous. L'échographie (échographie) de toutes les méthodes est l'outil de diagnostic le plus faible.
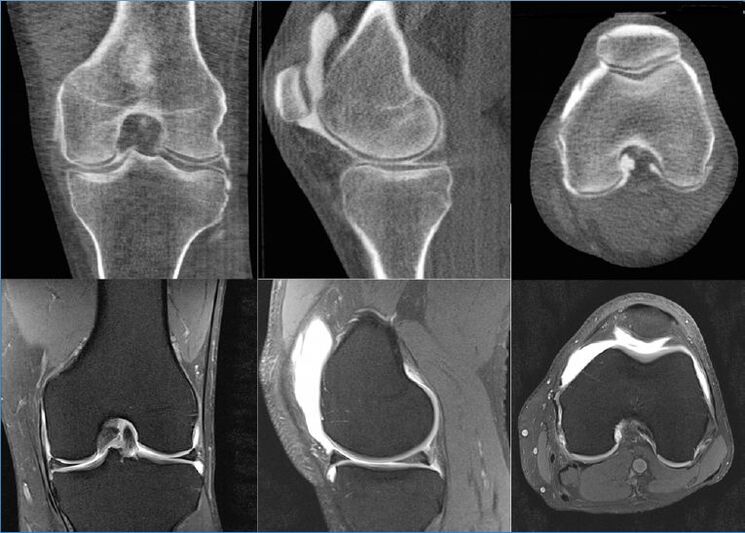
L'IRM montre même les plus petites lésions superficielles du cartilage aux extrémités articulaires, et c'est à partir de cette structure cartilagineuse que les premiers changements dystrophiques commencent à apparaître. De plus, selon les données IRM, il est possible de donner une évaluation objective de l'état de la membrane synoviale, de la capsule, des muscles environnants, des tendons, des ligaments, des formations neurovasculaires et de la synovie produite. L'imagerie par résonance magnétique détecte les kystes et autres néoplasmes, y compris les défauts osseux.
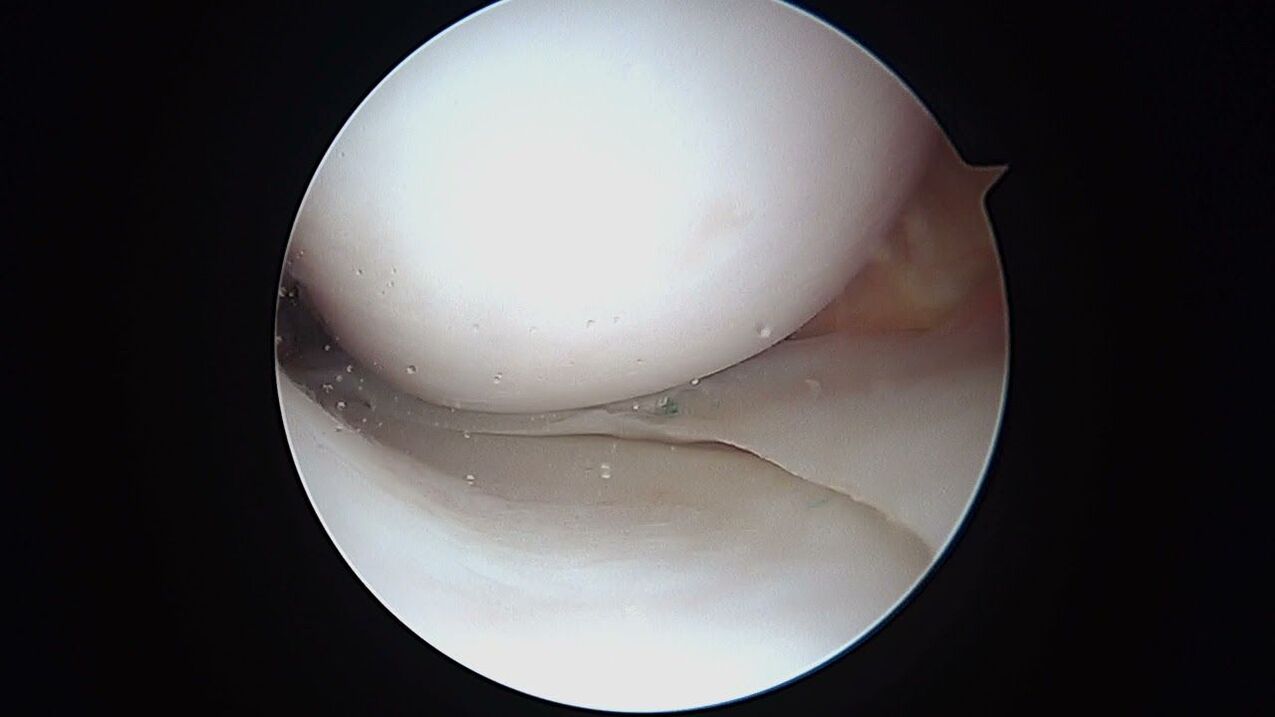
Le diagnostic arthroscopique n'a pas de pires possibilités, cependant, il implique une intervention peu invasive avec l'introduction d'un système optique d'imagerie à l'intérieur de l'articulation du genou. Avec l'aide de l'arthroscopie, en plus d'une étude de haute qualité de l'intérieur de tous les éléments structurels de l'articulation, en parallèle, il est toujours possible de percer l'épanchement intra-articulaire, de nettoyer la cavité de la soi-disant arthrose "des ordures".
En plus des méthodes instrumentales, la structure de diagnostic comprend nécessairement des tests spéciaux lors de l'examen initial. Le médecin effectue la palpation du site de la lésion, l'évaluation de l'amplitude des mouvements dans différentes positions de la zone examinée du membre et la détermination des troubles de la sensibilité. Après avoir établi un diagnostic d'un plan similaire, un examen test et une radiographie seront périodiquement effectués pour surveiller l'état du genou et évaluer l'efficacité de la thérapie.
Stades et degrés de l'arthrose du genou
La classification des stades de l'arthrose du genou en orthopédie est proposée en deux versions : selon N. S. Kosinskaya (3 étapes) et selon Kellgren-Lorens (4 étapes). En pratique domestique, le premier et le deuxième classificateur des lésions de l'appareil ostéoarticulaire sont également souvent mentionnés. Les deux classifications sont axées sur la définition des caractéristiques suivantes :
- diminution de la hauteur et de l'inégalité de l'écart interarticulaire;
- déformation des surfaces articulaires;
- la présence de défauts aux contours prononcés;
- épaississement des zones sous-cartilagineuses de l'os dû à l'ostéosclérose;
- la formation de kystes sous-chondraux (sur la radiographie, ils ressemblent à des points lumineux dans la région des condyles fémoraux et tibiaux, à l'intérieur de la rotule).
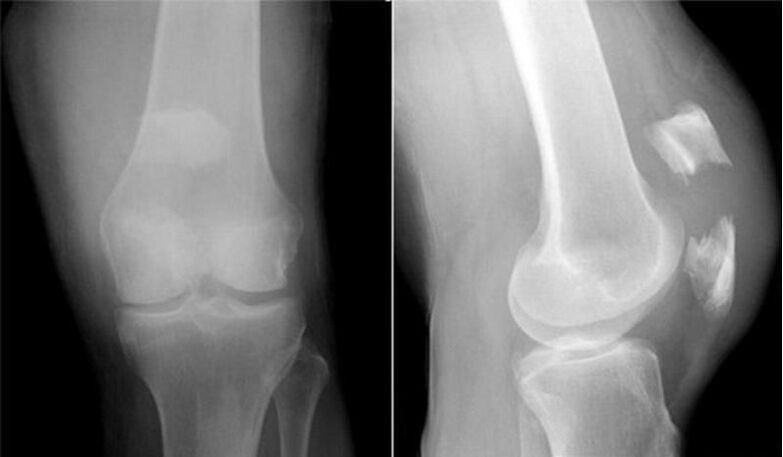
Nous vous suggérons de vous familiariser avec la mise en scène de la gonarthrose recommandée par Kosinskaya.
| Étape | Signes radiographiques, manifestations cliniques |
| J'allume) | Les changements sont subtils, peuvent être perçus comme normaux. L'écart en projection directe peut être normal ou légèrement rétréci. Il est possible de détecter son léger rétrécissement en comparant les articulations droite et gauche. Disons définitivement sur les problèmes fonctionnels et morphologiques émergents du cartilage, l'ostéophytose légère. Il s'agit d'une réaction compensatoire en réponse aux modifications des propriétés élastiques du cartilage. L'ostéophytose à ce stade est bénigne, caractérisée par la présence de minuscules ostéophytes en une seule quantité le long du bord des os articulaires. Cependant, les croissances marginales au stade initial peuvent ne pas être du tout. Cliniquement, le stade 1 se déroule relativement facilement avec une douleur non intense à court terme due à un surmenage physique à long terme et à un dysfonctionnement minimal du genou, qui n'est pas perçu par beaucoup de gens comme quelque chose de grave. |
| II (moyen) | Les dimensions de l'espace articulaire du genou, par rapport à la norme, sont fortement réduites de 2 à 3 fois. Une contraction aussi forte de l'écart indique une morphologie déjà chargée du cartilage articulaire, la gravité de ses dommages. Principalement, le rétrécissement de l'écart se caractérise par des irrégularités, en fonction de la gravité du processus dégénératif. Les épicentres du rétrécissement maximal sont concentrés dans la zone articulaire, qui représente la part la plus élevée de la charge. Une telle zone devient souvent la partie médiale (interne) de l'articulation. Au stade 2, de gros ostéophytes se trouvent également le long des bords des surfaces articulaires, une sclérose de la plaque d'extrémité est détectée, parfois une restructuration kystique de l'os sous-chondral est déterminée. Les images radiographiques fixent une légère violation de la congruence, une déformation modérée des épiphyses osseuses qui forment l'articulation du genou. Il se manifeste par une aggravation prononcée des fonctions de l'appareil du genou avec une nette limitation des mouvements, qui dans la phase initiale étaient parfois un peu difficiles. De plus, une limitation relativement modérée de tous les autres types de mouvements physiologiques, des craquements, des boiteries se joint. La douleur est intense, il y a souvent un léger gonflement local, il y a une hypotrophie musculaire près de l'articulation. |
| III (sévère) | La lumière en forme de fente entre les surfaces de l'articulation disparaît complètement ou peut être tracée, mais avec beaucoup de difficulté. Au stade final, on trouve de nombreux ostéophytes pointus et massifs, qui entourent totalement les surfaces articulaires, fusionnant avec l'os adjacent. L'image radiographique montre les déformations les plus grossières de l'articulation du genou (une expansion et un aplatissement impressionnants des surfaces), une lésion importante des épiphyses des os formant le genou par ostéosclérose, la présence de kystes CX. L'articulation est expressément déviée de l'axe vertical du membre (selon valgus ou varus). Le tableau clinique des manifestations se distingue par un épaississement visible du genou et sa position forcée. Le potentiel locomoteur et de soutien de l'articulation est réduit à un niveau critique, tandis que la crépitation ne s'y manifeste plus. Les muscles sont atrophiés dans toute la jambe, le muscle quadriceps est particulièrement touché. Le membre est complètement handicapé, il est impossible de bouger de manière autonome, la boiterie progresse. Le syndrome douloureux atteint son apogée, devient extrêmement douloureux, constamment dérangeant, quel que soit le moment de la journée et l'activité physique. La troisième étape désactive la personne. |
Traitement conservateur et chirurgical
Le principe du traitement - conservateur ou chirurgical - est choisi sur une base strictement individuelle par un spécialiste hautement qualifié de la spécialité concernée. Le médecin traitant est un orthopédiste ou un orthopédiste traumatologue. On constate tout de suite que cette pathologie est par nature incurable. Malheureusement, il n'y a pas de retour en arrière sur l'apparition des dégénérescences et leurs conséquences. La renaissance du cartilage, la restauration naturelle des formes de l'articulation, en raison des caractéristiques biologiques du système os-cartilagineux, ne peut être obtenue, quelles que soient les pilules, les injections, la physiothérapie, les techniques manuelles utilisées à des fins thérapeutiques.
Il est donc important de bien comprendre que les méthodes conservatrices sont conçues à des fins préventives et symptomatiques, notamment pour :
- prévenir l'apparition de l'arthrose (si ce n'est déjà fait);
- suppression du taux de dégénérescence (avec l'apparition de la maladie) due à l'activation du trophisme tissulaire dans l'articulation du genou, changements de mode de vie, répartition compétente des charges sur le système musculo-squelettique;
- soulagement de la douleur et de l'inflammation, réduction/prévention de l'atrophie et des contractures;
- améliorer la mobilité des membres et la qualité de vie, dans la mesure du possible avec la pathogenèse existante.
Il a été prouvé que des résultats productifs peuvent être attendus d'un traitement conservateur lorsqu'il est introduit au stade initial de la maladie et en partie au début du stade 2, alors que la majeure partie du cartilage est encore préservée. Plus près du milieu du 2e stade de développement et au 3e stade, les mesures médicales et physiques perdent leur pouvoir, pour la plupart elles n'aident pas du tout à avancer dans une direction positive.
Les tactiques non chirurgicales pour contrôler la maladie comprennent l'utilisation complexe de méthodes de réadaptation physique et médicale (cours):
- préparations locales et externes d'AINS pour le syndrome douloureux;
- les chondroprotecteurs, qui peuvent ralentir la progression de la gonarthrose ;
- vitamines E, C et B, orotate de potassium, etc. ;
- exercices de physiothérapie (développés, prescrits par un médecin, la formation doit se dérouler exclusivement sous la direction d'un entraîneur en thérapie par l'exercice);
- physiothérapie (électrophorèse, thérapie impulsionnelle, ultrasons, magnétothérapie, bains à base d'hydrogène sulfuré et de radon, etc. );
- injections intra-articulaires de corticostéroïdes, utilisées dans les cas extrêmes - avec des douleurs prolongées insupportables avec des rechutes fréquentes, une synovite sévère, qui ne sont pas arrêtées par les médicaments non stéroïdiens conventionnels.
Si la première série d'injections de stéroïdes dans l'articulation n'est pas suffisamment efficace, il n'est pas logique de la poursuivre et le genou doit être opéré de toute urgence.
Retarder l'opération en l'absence de l'effet d'un traitement conservateur n'est pas souhaitable. Une intervention chirurgicale rapide permettra de réaliser une intervention chirurgicale sans difficultés, il est plus facile de transférer l'intervention chirurgicale avec un minimum de risques de complications et de récupérer plus rapidement et mieux. Le système de traitement prioritaire en orthopédie et traumatologie modernes des formes avancées d'arthrose avec localisation au niveau de l'articulation du genou reste l'intervention chirurgicale utilisant la méthode de l'arthroplastie. L'endoprothèse - remplacement de l'articulation du genou par une endoprothèse fonctionnelle - permet en peu de temps :
- corriger complètement les déformations du genou (en forme de O, en forme de X);
- restaurer qualitativement l'anatomie et les fonctions de locomotion, soutenir la stabilité, la dépréciation dans le segment problématique du membre;
- ramener le patient à une activité physique indolore, soulageant l'invalidité et reprenant un niveau normal de capacité de travail.
Selon les indications, les caractéristiques individuelles du corps du patient, les prothèses peuvent être réalisées selon le principe du remplacement partiel ou total de l'articulation avec une fixation cimentaire, sans ciment ou hybride. Des prothèses uniques imitent complètement la mécanique et l'anatomie de l'articulation humaine "native" ou de ses composants individuels. Ils ont la plus grande résistance, les meilleures qualités de rigidité et d'élasticité, une excellente biocompatibilité avec le corps, les tissus biologiques environnants et les fluides. Les implants sont fabriqués à partir d'alliages métalliques de haute technologie (titane, cobalt-chrome, etc. ). Les constructions complètes durent en moyenne 15 ans ou plus, mais à condition d'une opération idéalement réalisée et d'une rééducation postopératoire.
Avant l'implantation de l'implant, l'articulation osseuse affectée est retirée, les surfaces des os articulaires sont soumises à un traitement chirurgical soigneux et à la préparation de l'installation de l'endoprothèse. Si un patient doit recevoir une endoprothèse totale, celle-ci consistera en une réplique artificielle entièrement assemblée d'une articulation de genou saine, comprenant :
- un élément tibial fixe ou mobile en forme de plateforme sur tige, identique à la forme de la surface de l'os correspondant ;
- un chausson en polyéthylène ("coussin" d'amortissement), qui est fixé dans le composant tibial ;
- le composant fémoral est de forme ronde, correspondant à la forme des condyles fémoraux ;
- élément de la rotule (pas toujours installé, seulement en mauvais état de la couche cartilagineuse de la rotule).
Le remplacement partiel (unicondylaire) implique une prothèse peu invasive de seulement la moitié de l'articulation du genou - l'articulation osseuse fémoro-tibiale médiale ou latérale. Après tout type d'endoprothèse, une rééducation complète est effectuée, visant à prévenir les conséquences postopératoires, à restaurer les muscles et les mouvements du membre prothétique. La rééducation après une arthroplastie du genou se poursuit jusqu'à ce que le patient soit complètement rétabli, cela prend généralement 2, 5 à 4 mois.













































